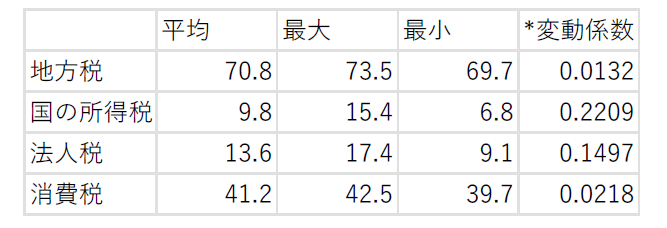
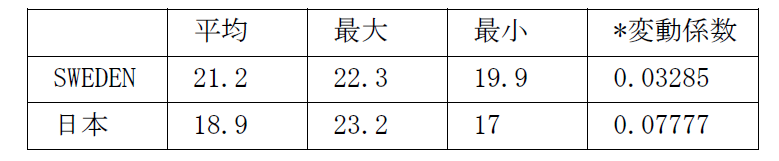
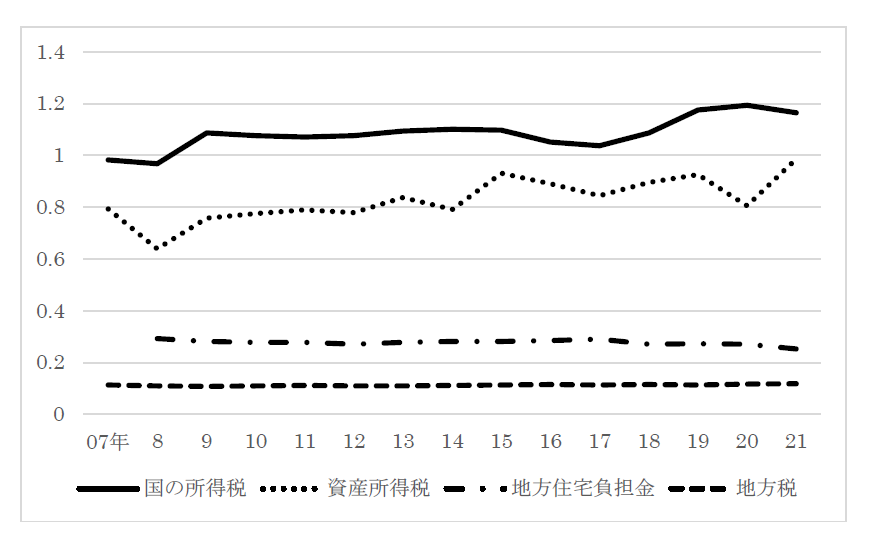
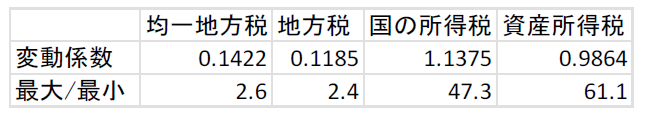
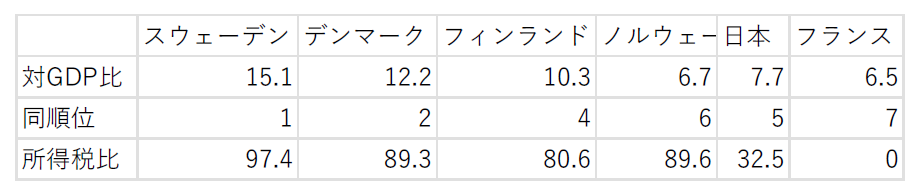
スウェーデンの地方税(10)-歳入の十分性③
今回は、スウェーデンの地方税(地方勤労所得税)による「歳入の十分性」の程度を、同国の各市(290のコミューン)間で比較します。各市の地方税がその地方支出に占める割合を比べるわけです。
図 十分性(一人当り税÷一人当り支出)の市間比較 2019年
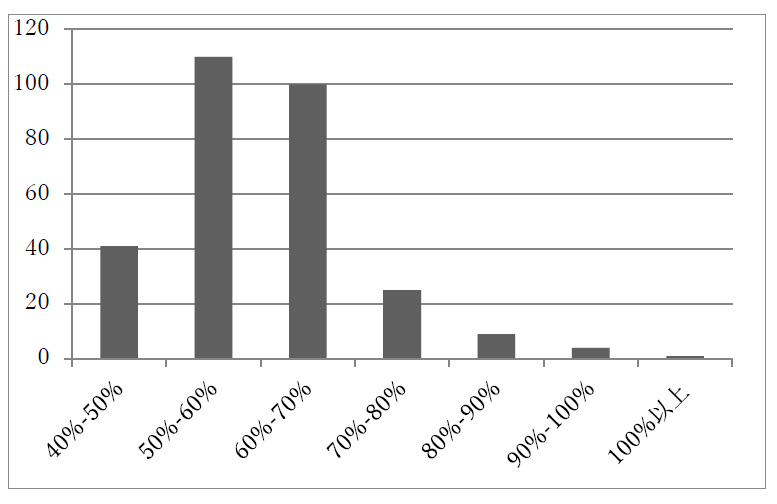
(出所)注1に基き筆者作成。
図の横軸は、市の一人当り税が一人当り地方支出に占める割合(以下、支出比と略記)を示し、縦軸は各支出比に該当する市の数です。たとえば、40%以上50%未満に属する市の数は41です。2019年を選んだのは、執筆時点のデータの最新が2021年であり、新型コロナ禍にあたる同年と2020年を除いたためです。市の一人当り支出は市の支出だけでなく、当該市民が受益する県支出分をも含みます。市の税も県税分込みです。
全290市の支出比の平均値は60.5%、中央値は59.4%、最大値は106%、最小値は40%です。以下の点が注目されます。
第一に、100%以上、つまり106%の市が1つで、Danderyd市です。同市は富裕な市として著名で、一人当り地方税とその課税ベースである課税勤労所得も最大です。2019年の人口は34849人です(以上、注1に基づく)。
Bird,R.の研究(注2)は、歳入の十分性について「最も富裕な地方だけでも税のみで支出を賄えるのが良い」と述べていますが、この点を充足しているわけです。
第二に、50%以上60%未満が110市、60%以上70%未満が100市で、その合計が210市(全市290の約72%)です。約7割の市が、50%以上70%未満の「十分性」を確保しています。
第三に、40%以上50%未満の市が41あります。すなわち、税が支出の半分に満たない市が全市の約14%(41÷290)を占めます。なお、最小値40%はVilhelmina市です。
同市の一人当り税は、上記のDanderyd市の税の53%です。税の格差が大きいですね。なお、同市の人口は6921人です(注1に基づく)。
注
- SCB URL
www.statistikdatabasen.scb.se/pxweb/sv/ssd/
2024年7月23日参照。 - Bird,R.M.(1999)“Rethinking Subnational Taxes: A New Look at Tax Assignment” IMF Working Paper,WP/99/165,p.11.
(執筆:馬場 義久)